- Startseite
- »
- Gesundheit
- »
- Hundekrankenversicherung
- »
- Hundekrankheiten
- »
- Lebererkrankung
Lebererkrankung beim Hund erkennen: Symptome, Ursachen und nächste Schritte
Von Appetitverlust bis Gelbsucht: Hier erfahren Sie, worauf Sie achten sollten, wie die Diagnose abläuft und welche Kosten schnell entstehen können.
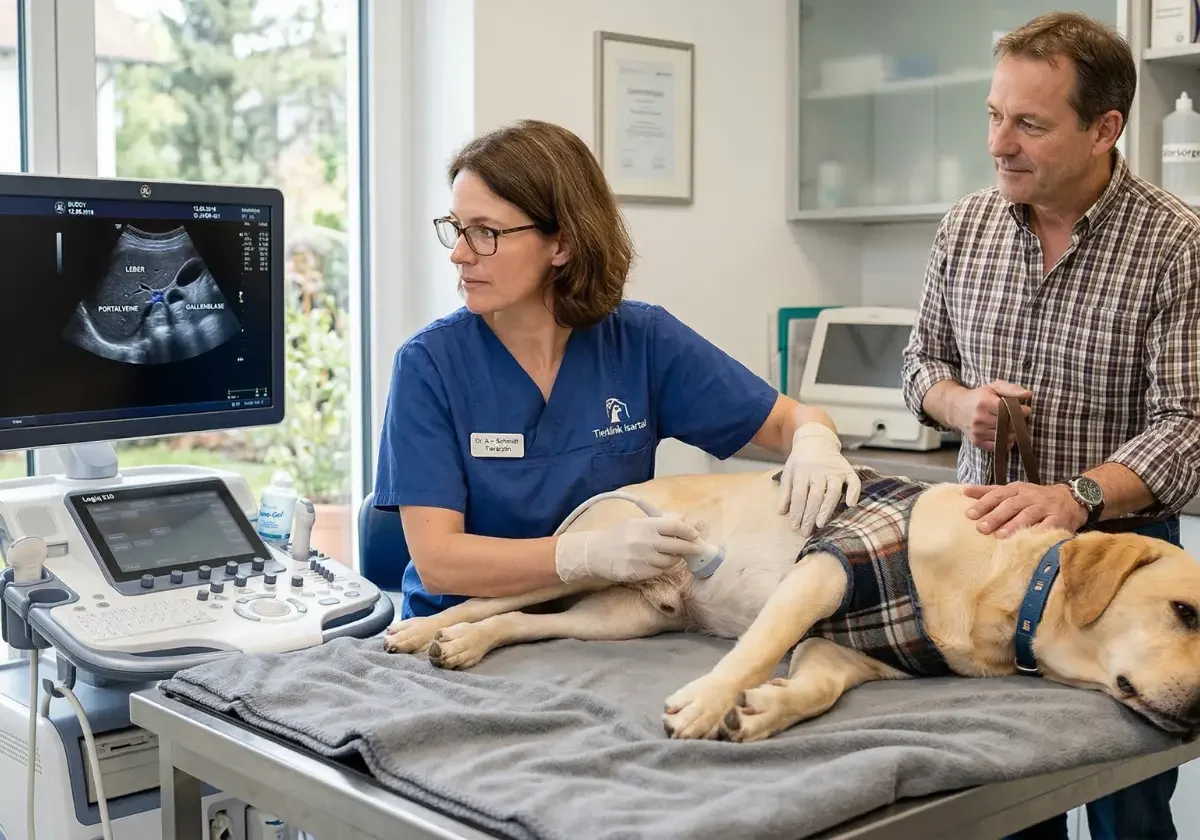
Leberprobleme beim Hund früh erkennen und richtig einordnen
Wenn ein Hund schlechter frisst, häufiger erbricht, Gewicht verliert oder plötzlich müde und still wirkt, denken viele Halter zuerst an Magen, Darm oder einfach ans Alter. Genau darin liegt bei Lebererkrankungen das Problem. Die Beschwerden starten oft schleichend und wirken anfangs unspektakulär. Die Leber ist gleichzeitig Stoffwechselorgan, Entgiftungszentrale, Speicherorgan und wichtig für die Blutgerinnung. Sie kann viel ausgleichen, bevor ein Hund sichtbar krank wirkt. Deshalb fallen frühe Leberprobleme oft erst dann auf, wenn die Beschwerden schon deutlicher werden. Typisch sind zunächst Appetitverlust, Erbrechen, Durchfall, Gewichtsverlust oder vermehrtes Trinken. In späteren Stadien kommen Gelbsucht, Bauchwasser, Blutungsneigung oder sogar hepatische Enzephalopathie mit neurologischen Auffälligkeiten dazu. Genau diese Mischung aus unscheinbarem Beginn und möglicher Schwere macht das Thema so tückisch.
Für Halter wird die Lage oft auch finanziell unterschätzt. Eine saubere Abklärung endet nicht bei ein paar erhöhten Leberwerten im Labor. Gerade bei chronischer Hepatitis sind frühe klinische Zeichen häufig vage, und erhöhte ALT-Werte können das erste Warnsignal sein. Gleichzeitig kann histologisch bereits eine relevante Lebererkrankung bestehen, obwohl die Blutwerte noch kein vollständiges Bild liefern. Deshalb folgen auf die erste Auffälligkeit oft weitere Schritte wie Gallensäuren-Test, Ultraschall, Gerinnungsprofil und in unklaren oder schweren Fällen eine Leberbiopsie. Diese Biopsie ist für die genaue Diagnose der Goldstandard, weil sie Entzündung, Fibrose, Kupfereinlagerung und tatsächliches Gewebeschadenmuster sichtbar macht. Kostenseitig kommt dazu, dass Tierärzte nach der GOT nicht mit Festpreisen arbeiten, sondern innerhalb eines Rahmens abrechnen. Für Halter zählt deshalb nicht nur die medizinische Frage, sondern auch, ob spätere Diagnostik, Klinik und langfristige Behandlung überhaupt sauber abgesichert sind.
Das Wichtigste im Überblick
- Lebererkrankungen beim Hund bleiben oft lange unbemerkt, weil die Leber eine große Funktionsreserve hat und sich teilweise regenerieren kann. Genau deshalb fallen viele Fälle erst auf, wenn die Erkrankung schon weiter fortgeschritten ist.
- Frühe Warnzeichen sind meist unspezifisch und werden leicht mit Magen-Darm-Problemen verwechselt. Typisch sind Appetitverlust, Erbrechen, Durchfall, Gewichtsverlust, Mattigkeit sowie teils vermehrtes Trinken und Urinieren.
- Späte oder schwere Verläufe zeigen oft klare Alarmzeichen. Dazu gehören Gelbsucht, Bauchwasser (Aszites), Blutungsneigung und neurologische Auffälligkeiten bis zur hepatischen Enzephalopathie mit Krampfanfällen oder Desorientierung.
- Erhöhte Leberwerte sind ein Warnsignal, aber noch keine fertige Diagnose. Für die saubere Abklärung braucht es je nach Fall Leberenzyme, Gallensäuren, Gerinnungsdiagnostik, Ultraschall und bei unklaren oder chronischen Fällen oft eine Leberbiopsie als diagnostischen Goldstandard. Ein häufiger Treiber chronischer Hepatitis ist Kupferanreicherung, besonders relevant bei Rassen wie Labrador Retriever, Dobermann oder Bedlington Terrier.
- Die Kosten steigen schnell, weil Diagnostik aus vielen Einzelpositionen besteht. Im einfachen GOT-Satz liegen allgemeine Untersuchung bei 23,62 €, venöse Blutabnahme bei 10,26 €, kleines Blutbild bei 20,80 €, Gerinnungsbestimmung bei 15,39 €, Ultraschalldiagnostik bei 58,92 € und Leberbiopsie bei 61,57 €. Dazu kommen Multiplikator, Laborprofile, Narkose, Histologie, Medikamente und gegebenenfalls Klinikaufenthalt.
- Die Heilungschancen hängen stark von Ursache und Stadium ab. Reversible toxische oder sekundäre Leberveränderungen können sich erholen, wenn der Auslöser früh beseitigt wird. Chronische Hepatitis ist dagegen oft fortschreitend; früh erkannte Hunde können mit Therapie teils noch jahrelang stabil bleiben, während Zirrhose eine deutlich schlechtere Prognose hat.
Genetik, Stoffwechsel, Gefäße und Umweltfaktoren als Auslöser von Leberproblemen
Ursachen einer Lebererkrankung beim Hund: wie Leberschäden überhaupt entstehen
Eine Lebererkrankung beim Hund ist keine einzelne Diagnose, sondern ein Sammelbegriff für sehr unterschiedliche Störungen. Betroffen sein können Leberzellen, Gallengänge, Lebergefäße oder der gesamte Stoffwechsel der Leber. Genau deshalb ist die Ursache entscheidend: Ein Hund mit Kupferspeicherhepatopathie braucht eine andere Abklärung und Behandlung als ein Hund mit portosystemischem Shunt, toxischem Leberschaden oder Gallenwegsverschluss.
Chronische Hepatitis gehört zu den wichtigsten Ursachen für echte Leberschäden beim Hund. Dabei läuft über längere Zeit eine entzündliche Reaktion im Lebergewebe, die Hepatozyten schädigt und später zu Fibrose, Brückenfibrose und im Endstadium zu Zirrhose führen kann. Eine zentrale Rolle spielt bei vielen Hunden die pathologische Kupferanreicherung in den Leberzellen. Freies Kupfer fördert oxidativen Stress, schädigt Zellmembranen und Mitochondrien und treibt so Nekrose und Entzündung an. Rasseprädispositionen sind gut belegt, vor allem bei Bedlington Terrier, Labrador Retriever, Dobermann, Dalmatiner, West Highland White Terrier, Welsh Corgi und Keeshond. Bei einem Teil der Hunde bleibt die Ursache trotz gründlicher Abklärung unklar; dann spricht man von idiopathischer chronischer Hepatitis, bei der auch immunvermittelte Mechanismen infrage kommen. Betroffen sind häufiger mittelalte bis ältere Hunde.
Gefäßbedingte Lebererkrankungen entstehen nicht zuerst durch eine Entzündung, sondern durch falsche Blutversorgung. Bei einem kongenitalen portosystemischen Shunt oder einer mikrovaskulären Dysplasie fließt Pfortaderblut ganz oder teilweise an der Leber vorbei. Dadurch fehlen der Leber wichtige Nährstoffe und Wachstumsreize, während gleichzeitig Darmgifte schlechter abgefangen werden. Das Ergebnis ist eine portale venöse Hypoperfusion mit charakteristischen Umbauprozessen im Lebergewebe. Besonders kleine Rassen wie Yorkshire Terrier, Malteser, Bichon Frisé, Cairn Terrier, Mops, Zwergschnauzer, Tibet-Spaniel, Norfolk Terrier, Scottish Terrier, Shetland Sheepdog und Chihuahua sind hier überdurchschnittlich betroffen. Solche Gefäßanomalien erklären, warum schon junge Hunde deutliche Leberprobleme oder neurologische Folgen entwickeln können, obwohl noch keine klassische Leberentzündung vorliegt.
Toxische, medikamentöse und hormonelle Ursachen werden im Alltag oft unterschätzt. Die Leber verarbeitet Medikamente, Chemikalien und Stoffwechselprodukte permanent und ist deshalb besonders anfällig für Hepatotoxine. Beim Hund ist Xylit ein besonders gefährlicher Auslöser und kann schon in kleiner Dosis zu Hypoglykämie und hepatischer Nekrose führen. Auch Arzneimittel wie Phenobarbital, Primidon, Phenytoin oder Zonisamid können akute oder chronische Leberschäden provozieren. Daneben gibt es die vakuoläre Hepatopathie, bei der Hepatozyten vor allem mit Glykogen anschwellen. Diese Form ist eng mit Hyperadrenokortizismus, körpereigenem oder zugeführtem Kortisol sowie chronischem Stress, Entzündung oder Tumorerkrankungen verknüpft. Nicht jede vergrößerte oder veränderte Leber ist also automatisch eine klassische Hepatitis.
Infektionen und Gallenerkrankungen sind eine weitere Ursache, die häufig zu oberflächlich behandelt wird. Bakterielle, fungale oder protozoäre Prozesse können eine sekundäre Hepatitis auslösen, auch wenn bakterielle Infektionen bei chronischer Hepatitis insgesamt eher selten nachgewiesen werden. Dazu kommen Erkrankungen des biliären Systems wie Cholangiohepatitis oder die Gallenblasenmukozele. Hier entsteht das Problem nicht primär in der Leberzelle, sondern durch Gallestau, Duktusobstruktion, Ischämie und teils aufsteigende Infektionen. Wird der Abfluss der Galle behindert, schädigen rückgestaute Gallensäuren und Entzündungsprozesse das Lebergewebe zusätzlich. Genau deshalb muss bei Lebererkrankungen immer mitgedacht werden, ob der Ursprung in der Leberzelle, im Gefäßsystem, in den Gallengängen oder außerhalb der Leber liegt.
Frühe Warnzeichen im Alltag richtig deuten
Anzeichen einer Lebererkrankung beim Hund: woran Sie wirklich früh etwas merken
Lebererkrankungen sind beim Hund tückisch, weil sie oft nicht mit einem klaren Leitsymptom starten. Viele Tiere wirken zunächst nur etwas matter, fressen schlechter oder vertragen ihr Futter plötzlich nicht mehr so gut. Genau deshalb werden frühe Leberprobleme im Alltag leicht mit Magen-Darm-Beschwerden, Stress oder dem Älterwerden verwechselt. Typische Beschwerden reichen von Inappetenz, Lethargie, Erbrechen, Durchfall und Gewichtsverlust bis zu vermehrtem Trinken und Urinieren.
Woran erkennen Sie eine beginnende Lebererkrankung?
Meist nicht an einem einzelnen starken Symptom, sondern an einem Muster aus kleinen Veränderungen. Verdächtig ist, wenn Ihr Hund über Tage schlechter frisst, mäkeliger wird, morgens nüchtern erbricht, schneller abbaut oder sich nach dem Fressen unwohler verhält als sonst. Viele Hunde schlafen mehr, ziehen sich eher zurück oder verlieren sichtbar Muskulatur, obwohl die Futtermenge zunächst kaum verändert wirkt. Gerade diese Kombination aus Appetitverlust, Mattigkeit und langsamem Gewichtsverlust gehört zu den häufigsten frühen Hinweisen auf eine chronische Lebererkrankung.
Woran merken Sie, dass es nicht mehr nur ein empfindlicher Magen sein könnte?
Spätere oder schwerere Verläufe zeigen oft deutlichere Zeichen wie Gelbsucht, also gelbliche Schleimhäute oder Augen, Bauchumfangszunahme durch Aszites, dunklen Kot bei Blutungen im Magen-Darm-Trakt oder eine auffällige Blutungsneigung. Ebenfalls ernst sind neurologische Auffälligkeiten. Dazu gehören Desorientierung, stumpfes Wirken, zielloses Umherlaufen, gegen Wände drücken, Schwäche, Ataxie, Speicheln, Krampfanfälle oder plötzliche Verhaltensänderungen. Solche Symptome passen zu einer hepatischen Enzephalopathie und sprechen dafür, dass die Leber ihre Entgiftungsfunktion nicht mehr ausreichend erfüllt.
Welche subtilen Verhaltensänderungen übersehen viele Halter am Anfang?
Häufig fällt nicht zuerst Gelbsucht auf, sondern dass der Hund gewohnte Routinen anders meistert. Er steht langsamer auf, wirkt nach dem Fressen ungewöhnlich ruhig, schläft unruhiger, fordert weniger Aktivität ein oder zeigt phasenweise einen „komischen Blick“, obwohl keine klare Schmerzreaktion zu sehen ist. Bei jungen Hunden mit portosystemischem Shunt oder anderen leberbedingten Stoffwechselproblemen können neurologische Auffälligkeiten sogar verstärkt nach dem Fressen auftreten, weil dann mehr Stoffwechselprodukte aus dem Darm anfallen. Für zuhause ist deshalb ein kleines Beobachtungsprotokoll sinnvoll: Fressverhalten, Erbrechen, Kot, Trinkmenge, Bauchumfang und auffällige Momente nach Mahlzeiten notieren. Genau solche Details helfen in der Praxis oft schneller weiter als ein allgemeines „er ist irgendwie nicht wie sonst“.
Wann sollten Sie nicht mehr abwarten?
Spätestens bei Gelbsucht, wiederholtem Erbrechen, deutlicher Schwäche, neurologischen Ausfällen, Krampfanfällen, aufgeblähtem Bauch oder plötzlicher Verschlechterung gehört ein Hund zeitnah in die Tierarztpraxis oder in den Notdienst. Akute toxische Leberschäden können sich innerhalb von Stunden zuspitzen. Bei hepatotoxischen Verläufen werden innerhalb von 24 Stunden oft Anorexie, Erbrechen und Durchfall gesehen, danach können Hyperammonämie, neurologische Symptome bis hin zu Koma und Tod folgen. Gerade weil Lebererkrankungen anfangs so unscharf wirken, ist der richtige Moment für die Abklärung oft früher, als viele Halter denken.
Welche Behandlung wirklich hilft, wann eine Operation nötig wird und wie teuer der Weg werden kann
Therapie einer Lebererkrankung beim Hund: was medizinisch sinnvoll ist und was es kosten kann
Die Behandlung einer Lebererkrankung richtet sich nach der Ursache und nicht nach einem einzelnen auffälligen Blutwert. Ein Hund mit chronischer Hepatitis, Kupferspeicherhepatopathie, portosystemischem Shunt, hepatischer Enzephalopathie oder Gallenwegsproblem braucht jeweils einen anderen Plan. Genau deshalb beginnt eine gute Therapie nicht mit irgendeinem Leberpräparat, sondern mit einer sauberen Einordnung, welche Struktur der Leber geschädigt ist und ob die Erkrankung noch reversibel, entzündlich aktiv oder schon fibrotisch fortgeschritten ist.
Medikamente sind bei vielen Lebererkrankungen der wichtigste Hebel. Bei chronischer Hepatitis kommen je nach Biopsiebefund und Ursache Prednisolon oder Prednison, Azathioprin, Mycophenolat, Ursodeoxycholsäure, SAMe und Vitamin E infrage. Bei kupferassoziierter Hepatitis wird zusätzlich eine kupferarme Diät eingesetzt, oft kombiniert mit D‑Penicillamin zur Chelattherapie; für manche Hunde bleibt die Kupferkontrolle ein langfristiges Thema über Monate bis Jahre. Entwickelt der Hund eine hepatische Enzephalopathie, gehören meist Lactulose, angepasste Fütterung und bei Bedarf ein Antibiotikum wie niedrig dosiertes Metronidazol zum Standard, weil damit die Ammoniakbelastung gesenkt werden kann. Früh behandelte Hunde mit chronischer Hepatitis können über Jahre in Remission bleiben, fortgeschrittene nicht-suppurative Hepatitis hat dagegen eine deutlich schlechtere Prognose.
Operationen und interventionelle Eingriffe sind vor allem dann sinnvoll, wenn ein mechanisches oder vaskuläres Problem die Leber krank macht. Bei einem kongenitalen extrahepatischen portosystemischen Shunt ist die chirurgische Shuntattenuation die Standardtherapie, auch wenn einzelne Hunde mit konsequenter medizinischer Führung ebenfalls lange stabil leben können. Bei Cholangiohepatitis oder schwerer Gallenblasenerkrankung kann eine Cholezystektomie nötig werden, wenn ein septischer Prozess oder ein relevanter Abflusshindernis vorliegt. Eine Leberbiopsie ist dabei nicht nur Diagnostik, sondern oft der Wendepunkt der Behandlung, weil erst die Histologie zeigt, ob Entzündung, Kupfer, Fibrose oder Zirrhose das eigentliche Problem treiben. Physiotherapie spielt bei primären Lebererkrankungen meist keine Hauptrolle. Sinnvoll ist eher eine kontrollierte Belastung nach Stabilisierung, damit Muskulatur, Futteraufnahme und Alltagstoleranz nicht weiter abbauen.
Die Kosten entstehen selten an einer Stelle, sondern über viele einzelne Rechnungspositionen. Nach GOT liegen die allgemeine Untersuchung mit Beratung bei 23,62 Euro, das kleine Blutbild bei 20,80 Euro, die Gerinnungsbestimmung bei 15,39 Euro, die Ultraschalldiagnostik bei 58,92 Euro und die Leberbiopsie bei 61,57 Euro, jeweils im einfachen Satz. Schon für komplexe Gefäßfälle kann ein CT eines Körperteils mit 350,00 Euro dazukommen. Die stationäre Unterbringung eines Hundes liegt bei 19,08 Euro pro Tag ohne Behandlung und ohne Futterkosten. Diese Beträge sind keine Endpreise. Die GOT arbeitet in der Regel mit dem einfachen bis dreifachen Satz, im Notfall gelten besondere Regeln, und Narkose, Histologie, Fremdlabor, Infusionen, Medikamente und Nachkontrollen kommen noch obendrauf. Genau deshalb rutschen Leberfälle mit Ultraschall, Biopsie, Klinik und Langzeitmedikation schnell in einen Bereich, den viele Halter anfangs deutlich zu niedrig einschätzen.
Die Erfolgsaussicht hängt am Zeitpunkt der Diagnose und an der zugrunde liegenden Form der Lebererkrankung. Toxische oder sekundäre Leberschäden können sich erholen, wenn der Auslöser früh entfernt wird. Kupferassoziierte Hepatitis und chronische Hepatitis lassen sich oft bremsen, aber nicht immer komplett zurückdrehen. Fibrose und Zirrhose bedeuten ein höheres Risiko für dauerhafte Leistungseinbußen, Aszites, Gerinnungsprobleme und Rückfälle. Die ehrliche Einordnung ist deshalb klar: Je früher die Ursache sauber gesichert wird, desto größer ist die Chance auf stabile Monate oder Jahre. Wer erst bei Gelbsucht, Bauchwasser oder neurologischen Ausfällen handelt, startet deutlich später und oft mit der schlechteren Prognose.
Risiken im Alltag senken und Leberprobleme früher erwischen
Vorsorge bei Lebererkrankungen beim Hund: was Sie praktisch wirklich tun können
Lebererkrankungen lassen sich nicht immer verhindern. Genetische Veranlagung, Kupferspeicherstörungen, angeborene Gefäßanomalien und ein Teil chronischer Entzündungen entziehen sich direkter Vorbeugung. Der größte Hebel liegt deshalb in zwei Punkten: früher erkennen und vermeidbare Auslöser konsequent ausschalten.
Die beste Vorsorge ist ein früher Kontrollrhythmus statt spätes Reagieren. Leberprobleme fallen oft zuerst in der Blutchemie auf, noch bevor ein Hund klar krank wirkt. Bei chronischer Hepatitis steigen Leberenzyme oft früh an; Gallensäuren reagieren zudem empfindlicher auf Leberfunktionsstörungen als Bilirubin und sind besonders nützlich, wenn ein portosystemischer Shunt oder eine relevante Funktionsstörung im Raum steht. Für Halter heißt das praktisch: Bei Labrador Retriever, Dobermann, Bedlington Terrier und anderen vorbelasteten Rassen sowie bei mittelalten bis älteren Hunden mit unspezifischen Beschwerden sind regelmäßige Blutkontrollen deutlich sinnvoller als Abwarten bis zur Gelbsucht. Das ist eine fachlich naheliegende Schlussfolgerung aus Prädisposition und frühem Laboranstieg.
Futter schützt nur dann, wenn es zur Diagnose passt. Ein gesunder Hund profitiert nicht davon, vorsorglich auf eine proteinreduzierte Leberdiät gesetzt zu werden; das ist ohne gesicherte Lebererkrankung ausdrücklich nicht passend. Anders sieht es bei kupferassoziierter Hepatopathie aus: Dort sind kupferreduzierte Diäten ein zentraler Baustein, und Zink kann die Kupferaufnahme aus dem Darm senken. Praktisch heißt das: keine blinden Futterexperimente, kein selbstgebasteltes „Leberfutter“ aus dem Internet und bei kupfergefährdeten Rassen lieber früh tierärztlich klären, ob überhaupt eine spezielle Diät nötig ist.
Viele Leberschäden entstehen durch Dinge, die zuhause vermeidbar wären. Xylit ist für Hunde ein echter Notfallstoff und kann schon in kleinen Mengen schwere Hypoglykämie und tödliches Leberversagen auslösen. Dazu kommen Arzneimittelrisiken: Phenobarbital, Primidon, Phenytoin und Zonisamid können hepatotoxisch wirken, und auch Glukokortikoide können eine leberbelastende vakuoläre Hepatopathie verursachen. Für den Alltag bedeutet das: zuckerfreie Produkte, Kaugummi, xylithaltige Pasten und Humanpräparate gehören konsequent außer Reichweite, und jede Dauertherapie mit potenziell lebertoxischen Medikamenten sollte tierärztlich begleitet werden statt auf Verdacht verlängert oder kombiniert zu werden.
Impfstatus und schnelle Reaktion auf Giftverdacht gehören ebenfalls zur Vorsorge. Canine Adenovirus Typ 1 verursacht die infektiöse canine Hepatitis; die heute eingesetzte CAV-2-Impfung schützt dagegen kreuzweise und zählt zu den Core-Vakzinen. Gleichzeitig gilt: Bei möglicher Aufnahme eines Lebergifts wie Xylit, bestimmten Pilzen oder anderen Hepatotoxinen nicht auf erste Laborveränderungen warten. Gerade bei Xylit kann ein Hund schwer leberkrank werden, bevor die Leberenzyme überhaupt ansteigen.
Die Fragen, die Halter wirklich haben
Häufige Fragen zur Lebererkrankung beim Hund
Woran erkenne ich eine Lebererkrankung beim Hund früh?
Frühe Leberprobleme erkennen Sie meist an einem Muster aus Appetitverlust, Mattigkeit, Erbrechen, Durchfall, Gewichtsverlust oder vermehrtem Trinken und Urinieren.
Viele Hunde zeigen anfangs keine klaren Leitsymptome, weil die Leber lange kompensieren kann. Verdächtig sind vor allem Veränderungen, die über Tage bleiben oder schleichend zunehmen.
Welche Symptome sind ein echter Notfall?
Gelbsucht, Krampfanfälle, Desorientierung, stark aufgeblähter Bauch, blutiges Erbrechen oder plötzlicher Kollaps sind Warnzeichen für einen sofortigen Tierarztbesuch.
Bei hepatischer Enzephalopathie sind neurologische Symptome wie Ataxie, Head Pressing, zielloses Umherlaufen, Speicheln oder Koma möglich. Bei akuter Hepatotoxizität können sich Erbrechen und Durchfall innerhalb von 24 Stunden zu Hyperammonämie, neurologischen Ausfällen und lebensbedrohlichem Leberversagen steigern.
Reichen erhöhte Leberwerte für die Diagnose aus?
Nein, erhöhte Leberwerte sind ein Warnsignal, aber keine fertige Diagnose.
ALT, ALP, AST, GGT, Bilirubin und Gallensäuren zeigen, dass die Leber beteiligt sein kann, sie sagen aber noch nicht sicher, ob eine chronische Hepatitis, Kupferspeicherhepatopathie, portosystemische Gefäßanomalie, Cholestase oder ein toxischer Schaden dahintersteckt. Für die sichere Einordnung braucht es fast immer mehrere Bausteine aus Blutbild, Chemie, Gerinnung, Bildgebung und teils Gewebeprobe.
Wie wird eine Lebererkrankung beim Hund sicher diagnostiziert?
Sicher diagnostiziert wird eine Lebererkrankung meist über Blutuntersuchung, Gallensäuren, Ultraschall und in vielen Fällen über eine Leberbiopsie.
Röntgen, Ultraschall und CT gehören zur relevanten Bildgebung bei Lebererkrankungen, wobei der Ultraschall in der Praxis meist die erste starke Bildgebung ist. Für chronische Hepatitis gilt die Leberbiopsie als entscheidend, weil erst sie Entzündung, Fibrose, Kupferanreicherung und das tatsächliche Schädigungsmuster sauber unterscheiden kann.
Reicht ein Ultraschall oder braucht mein Hund CT oder Biopsie?
Ein Ultraschall reicht oft für den ersten Überblick, aber nicht immer für die endgültige Diagnose.
Ein großer Fallstrick ist, dass selbst bei histologisch gesicherter Lebererkrankung der Ultraschall unauffällig sein kann; in der Fachliteratur wird beschrieben, dass bis zu rund 64 Prozent der Hunde mit histologisch dokumentierter Lebererkrankung trotz abdominalem Ultraschall keine auffälligen Befunde zeigen. CT ist vor allem dann sinnvoll, wenn Gefäßanomalien wie ein portosystemischer Shunt genauer dargestellt oder Eingriffe geplant werden.
Was kostet die Abklärung einer Lebererkrankung nach GOT?
Schon die Basisdiagnostik kann spürbar teuer werden, weil jede Position einzeln berechnet wird. Im einfachen GOT-Satz liegen typische Bausteine bei:
Allgemeine Untersuchung mit Beratung, Hund: 23,62 €
Blutprobenentnahme, venös: 10,26 €
Kleines Blutbild, maschinell: 20,80 €
Gerinnungsbestimmung: 15,39 €
Ultraschalldiagnostik: 58,92 €
Leberbiopsie: 61,57 €
CT eines Körperteils: 350,00 €
Stationäre Unterbringung pro Tag ohne Behandlung und ohne Futterkosten: 19,08 €
Die Endrechnung liegt oft deutlich höher, weil die GOT in der Regel vom einfachen bis zum dreifachen Satz reicht und Kosten für Fremdlabor, Histologie, Infusionen, Narkose, Medikamente und Nachkontrollen noch dazukommen.
Wie wird eine Lebererkrankung behandelt, wenn keine OP nötig ist?
Die nichtoperative Behandlung besteht je nach Ursache aus Diätmanagement, Lebermedikation, Entzündungshemmung, Kupfertherapie und Kontrolle von Komplikationen.
Bei chronischer Hepatitis kommen je nach Befund Prednison/Prednisolon, Azathioprin oder Mycophenolat, Ursodeoxycholsäure, SAMe und Vitamin E infrage. Bei kupferassoziierter Hepatitis gehören eine kupferarme Diät und oft D‑Penicillamin zur Standardtherapie. Bei hepatischer Enzephalopathie werden häufig Lactulose, eine angepasste Proteinversorgung und teils niedrig dosiertes Metronidazol eingesetzt.
Wie sind Heilungschancen und Lebenserwartung?
Die Prognose hängt stark von Ursache, Stadium und Komplikationen ab.
Reversible toxische Schäden können sich deutlich bessern, wenn der Auslöser früh gestoppt wird. Bei chronischer Hepatitis ist die Spannbreite groß; manche Hunde leben nach der Erstdiagnose fünf Jahre oder länger, während Aszites bei Lebererkrankung und schwerer Hypoalbuminämie klar für eine ungünstigere Langzeitprognose spricht.
Absicherung vor der Diagnose, nicht erst wenn Leberwerte, Ultraschall oder Biopsie schon laufen
Versicherung und Kostenübernahme bei Lebererkrankung: welche Tarife hier wirklich sinnvoll sind
Bei einer Lebererkrankung beim Hund entstehen die Kosten selten nur durch einen einzelnen Tierarztbesuch. In der Praxis summieren sich oft Blutbild, Leberwerte, Gallensäuren-Test, Ultraschall, Infusionen, Medikamente, Kontrolltermine und in manchen Fällen Biopsie oder Klinikaufenthalt. Gerade bei Rassen wie Labrador Retriever, Dobermann, Bedlington Terrier oder Yorkshire Terrier, bei denen bestimmte Leberprobleme oder Shunt-Erkrankungen häufiger vorkommen können, ist das kein Randthema, sondern ein echtes Kostenrisiko.
Wenn Sie bei einer Lebererkrankung nicht nur den Notfall, sondern die komplette Behandlung absichern wollen, passt meist eine Hundekrankenversicherung besser als eine reine Hunde OP-Versicherung. Der Grund ist klar: Viele Leberfälle werden teuer, ohne dass überhaupt operiert wird. Kosten entstehen oft schon vor einer möglichen OP durch Diagnostik, stationäre Überwachung, Dauermedikation, Spezialfutter und Verlaufskontrollen. In unserem Vergleich ist die HanseMerkur Hundekrankenversicherung der Testsieger, weil sie bei breiten Leistungsbausteinen stark aufgestellt ist. Die Cleos Hundekrankenversicherung ist der Preis-Leistungssieger, weil sie Leistung und Beitrag sehr ausgewogen kombiniert. Diese Einordnung gilt bewusst nur im Bereich Hundekrankenversicherung und nicht bei der Hunde OP-Versicherung.
Eine Hunde OP-Versicherung kann bei Lebererkrankungen trotzdem sinnvoll sein, aber nur in einem engeren Rahmen. Sie hilft vor allem dann, wenn tatsächlich ein operativer Eingriff nötig wird, etwa bei bestimmten Shunt-Operationen, Gallenblasenproblemen oder einzelnen chirurgischen Maßnahmen im Bauchraum. Für den typischen Verlauf vieler Lebererkrankungen reicht ein reiner OP-Schutz aber oft nicht aus, weil Labor, Ultraschall, Medikamente, Infusionen und Nachkontrollen ohne OP dort meist nicht oder nur sehr begrenzt mitversichert sind. Wer nur eine OP-Police hat, trägt bei Leberproblemen deshalb oft einen großen Teil der laufenden Kosten selbst.
Der größte Fallstrick ist der Zeitpunkt des Abschlusses. Eine gute Absicherung funktioniert bei Lebererkrankungen nur dann sauber, wenn sie vor der Diagnose und idealerweise vor den ersten dokumentierten Auffälligkeiten besteht. Gibt es bereits erhöhte Leberwerte, laufende Abklärung, einen Ultraschallbefund, wiederkehrendes Erbrechen mit Verdacht auf Leberbeteiligung oder schon eine gesicherte Diagnose, wird es oft schwierig. Dann drohen Ausschlüsse, Ablehnung oder kein Schutz für alles, was mit der Leber zusammenhängt. Genau deshalb gilt bei diesem Thema besonders klar: Nicht warten, bis die Vorerkrankung in der Akte steht. Dann ist es in vielen Fällen zu spät.

Bestehen schon auffällige Leberwerte, eine gesicherte Diagnose oder läuft bereits die Abklärung, wird der Abschluss deutlich schwieriger. Viele Versicherer schließen bekannte Leberbefunde aus oder nehmen den Antrag gar nicht erst an. Möglich sind manchmal nur Tarife mit klaren Einschränkungen. Wer noch keine Diagnose hat, sollte nicht bis zur vollständigen Abklärung warten.

Eine Unfall-OP-Versicherung hilft bei plötzlichen Verletzungen nach einem Unfall, aber in der Regel nicht bei einer Lebererkrankung. Leberprobleme entstehen meist krankheitsbedingt und nicht durch ein Unfallereignis. Für Blutwerte, Ultraschall, Medikamente oder Klinik wegen Leberversagen bringt dieser Schutz deshalb kaum etwas. Als alleinige Lösung passt er bei Leberthemen fast nie.

Bei einer möglichen Lebererkrankung zählt vor allem, wie stark ein Tarif bei Diagnostik, Medikamenten, stationärer Behandlung und langfristigen Kontrollen ist. Gute Tarife helfen nicht nur bei der akuten Abklärung, sondern auch dann, wenn aus einem Verdacht eine längere Behandlung wird. Entscheidend bleibt der rechtzeitige Abschluss vor einer Vorerkrankung. Wer erst bei auffälligen Befunden handelt, ist oft zu spät dran.
Zusammenfassung
Eine Lebererkrankung beim Hund sollten Sie nie nach einem einzelnen Symptom bewerten, sondern nach dem Gesamtbild. Gerade weil die Leber eine große Funktionsreserve hat, bleiben frühe Stadien oft lange unauffällig oder wirken wie harmlose Magen-Darm-Probleme. Der richtige Schritt ist deshalb nicht Abwarten, sondern frühe Abklärung, wenn Appetitverlust, Erbrechen, Gewichtsverlust, vermehrtes Trinken, Gelbsucht oder neurologische Auffälligkeiten zusammenpassen oder wiederkehren. Für eine saubere Diagnose reichen erhöhte Leberwerte allein oft nicht aus. Je nach Fall braucht es zusätzlich Gallensäuren, Ultraschall, Gerinnungsdiagnostik und bei unklaren oder chronischen Verläufen eine Leberbiopsie.
Nicht jede Lebererkrankung ist heilbar, aber viele Verläufe sind behandelbar, wenn die Ursache früh erkannt wird. Reversible toxische Schäden können sich bessern, entzündliche oder kupferassoziierte Prozesse lassen sich oft bremsen, und bei portosystemischen Shunts kann ein gezielter Eingriff die Prognose deutlich verbessern. Schwieriger wird es, wenn bereits Fibrose, Zirrhose, Aszites oder hepatische Enzephalopathie vorliegen. Dann geht es häufig nicht mehr um komplette Rückkehr zur Normalität, sondern um Stabilisierung, Komplikationskontrolle und möglichst viel gute Lebensqualität.
Die beste Empfehlung für Halter ist deshalb nüchtern und direkt: Nehmen Sie auch unscheinbare Veränderungen ernst, lassen Sie auffällige Leberwerte nicht monatelang stehen und reagieren Sie bei Gelbsucht, Krampfanfällen, Desorientierung oder starkem Bauchumfang sofort. Bei Leberthemen gewinnt nicht der, der am längsten beobachtet, sondern der, der den Auslöser früh findet und konsequent behandelt.
Weitere wichtige Fragen
Kann sich die Leber beim Hund wieder erholen?
Ja, die Leber kann sich teilweise regenerieren, aber nicht jeder Schaden ist rückgängig zu machen. Früh erkannte toxische oder sekundäre Schäden können sich deutlich zurückbilden. Fibrose, Zirrhose, ausgeprägte portale Hypertension oder fortgeschrittene hepatische Enzephalopathie begrenzen die Regenerationsfähigkeit deutlich und verschlechtern die Aussicht auf eine vollständige Erholung.
Was darf ein Hund mit Lebererkrankung noch fressen?
Das Futter muss zur Diagnose passen und nicht pauschal „leberschonend“ sein. Bei hepatischer Insuffizienz werden meist Diäten mit gut verträglichem Protein eingesetzt; Merck beschreibt für verschreibungspflichtige Leberdiäten eine Proteinmenge von etwa 2,0 bis 2,5 g/kg. Eine generell proteinreduzierte Leberdiät ist für Hunde ohne gesicherte hepatische Insuffizienz oder ohne passende Diagnose gerade nicht automatisch richtig.
Welche Folgekosten und Fallstricke werden oft übersehen?
Unterschätzt werden vor allem Nachkontrollen, Histologie, Langzeitmedikamente und die Tatsache, dass eine normale Sonografie die Erkrankung nicht ausschließt. Bei chronischer Hepatitis kann eine Follow-up-Biopsie nötig werden, weil eine komplette Remission klinisch schwer sicher zu bewerten ist; in vielen Fällen dient ALT nur als Surrogatmarker der Krankheitsaktivität. Dazu kommen Verlaufslabore, Spezialdiäten, Gerinnungschecks, Klinikaufenthalte und bei Shunt-Patienten auch Kosten für präoperative Stabilisierung und lebenslange Diät, wenn keine vollständige Korrektur möglich ist.
Warum wird vor einer Leberbiopsie oft die Gerinnung geprüft?
Weil Hunde mit Lebererkrankungen ein erhöhtes Blutungsrisiko haben können, auch wenn Standardtests nicht jeden Einzelfall sicher vorhersagen. aPTT und PT sind bei schweren Lebererkrankungen bei etwa 50 bis 75 Prozent der Hunde verlängert. Vor einer Biopsie werden deshalb häufig Gerinnungstests gemacht; bei Verdacht auf Blutungsneigung oder Ikterus wird in der Fachliteratur vor Gewebeentnahme oft auch Vitamin K1 empfohlen.
Hunderassen mit besonders engem Bezug zu Lebererkrankungen beim Hund
Rassen, bei denen Leberprobleme besonders oft eine Rolle spielen
Einige Hunderassen sind mit bestimmten Lebererkrankungen besonders eng verknüpft. Mal steht eine chronische Hepatitis mit Kupferanreicherung im Vordergrund, mal ein portosystemischer Shunt als angeborene Gefäßanomalie.

Beim Bedlington Terrier ist die Verbindung zur kupferassoziierten Hepatopathie besonders stark. Hier lagert sich Kupfer in den Hepatozyten ein, was oxidativen Zellschaden, chronische Hepatitis und später sogar Zirrhose begünstigen kann. Das Tückische daran ist der oft lange schleichende Verlauf. Sichtbar werden Probleme oft erst, wenn die Leber schon deutlich belastet ist.

Der Labrador Retriever gehört zu den Rassen, bei denen chronische Hepatitis und auch kupferbedingte Leberschäden häufiger beschrieben sind. Gleichzeitig taucht die Rasse bei intrahepatischen portosystemischen Shunts auf, also bei Gefäßanomalien, durch die Blut an der Leber vorbeigeleitet wird. Typisch sind unspezifische Frühzeichen, die leicht zu spät eingeordnet werden.

Der Yorkshire Terrier ist besonders eng mit dem extrahepatischen portosystemischen Shunt verbunden. Dabei umgeht ein fehlgeleitetes Gefäß das Lebergewebe, sodass Stoffwechselprodukte schlechter entgiftet werden. Das kann schon bei jungen Hunden zu Wachstumsproblemen, Magen-Darm-Beschwerden oder neurologischen Auffälligkeiten nach dem Fressen führen. Gerade bei kleinen Rassen ist dieser Zusammenhang für die Leberdiagnostik besonders wichtig.
Über den Autor
Daniel Moser
Mehr als 750 Bewertungen auf Google, ProvenExpert und makler.de durchschnittlich 4,9 bis 5,0 Sterne für AMBA Versicherungen als Versicherungsmakler im Allgäu.

119 Bewertungen | 5,0 Sterne

330 Bewertungen | 4,9 Sterne

338 Bewertungen | 5,0 Sterne
